クリーンルームを病院内に導入する基準!規格と要件
病院内でのクリーンルーム設置や改修を検討し始めたものの、「具体的な基準がよくわからない」「何から手をつければいいの?」とお悩みではありませんか?
再生医療の普及や感染症対策の強化に伴い、病院施設における清浄度管理はこれまで以上に重要視されています。しかし、専門的な規格や法規制が多く、全体像を把握するのは大変ですよね。
この記事では、病院内に設置するクリーンルームの役割から、具体的な設置場所ごとの基準、導入の流れまでを初心者の方にもわかりやすく解説します。ぜひ、安全で質の高い医療環境づくりの参考にしてみてくださいね。
病院におけるクリーンルームの役割と重要性

まずは、病院という特殊な環境において、なぜクリーンルームが必要不可欠なのか、その基本的な役割について整理してみましょう。
単に「きれいな部屋」というだけでなく、患者さんの命を守り、高度な医療を提供するための土台となる重要な設備なんですよ。ここでは、感染リスク対策と、産業用との違いという2つの視点から解説します。
感染リスクの低減と高度医療環境の確保
病院内でクリーンルームを導入する最大の目的は、やはり「感染リスクの低減」と「高度医療環境の確保」にあります。
手術中の患部への細菌感染を防いだり、免疫力が低下している患者さんを微生物から守ったりするためには、空気中の浮遊菌や浮遊微粒子を厳密にコントロールしなければなりません。
特に近年注目されている再生医療や細胞治療の現場では、細胞への異物混入(コンタミネーション)は絶対に許されません。このように、目に見えないリスクを管理し、安心して医療を行える環境を作ることが、クリーンルームの大きな使命だと言えるでしょう。
産業用(ICR)と病院用(BCR)の違い
クリーンルームには大きく分けて2つの種類があることをご存知でしょうか?
それは、工場などで使われる「産業用(ICR)」と、病院や食品工場で使われる「バイオ用(BCR)」です。
病院用(BCR)の特徴は、「微生物(細菌やウイルス)」の制御を最優先する点にあります。
| 特徴 | 産業用クリーンルーム (ICR) | 病院用クリーンルーム (BCR) |
|---|---|---|
| 主な対象 | 工業製品、半導体など | 患者、医療従事者、医薬品 |
| 制御対象 | 浮遊微粒子(ホコリ) | 浮遊微生物(細菌・ウイルス) |
| 主な目的 | 製品の歩留まり向上 | 感染防止、汚染防止 |
病院内では、単にホコリを減らすだけでなく、菌を「持ち込まない」「増やさない」ための殺菌や滅菌のしやすさも考慮された設計が必要になるんですね。
病院内の主な設置場所と推奨される清浄度クラス
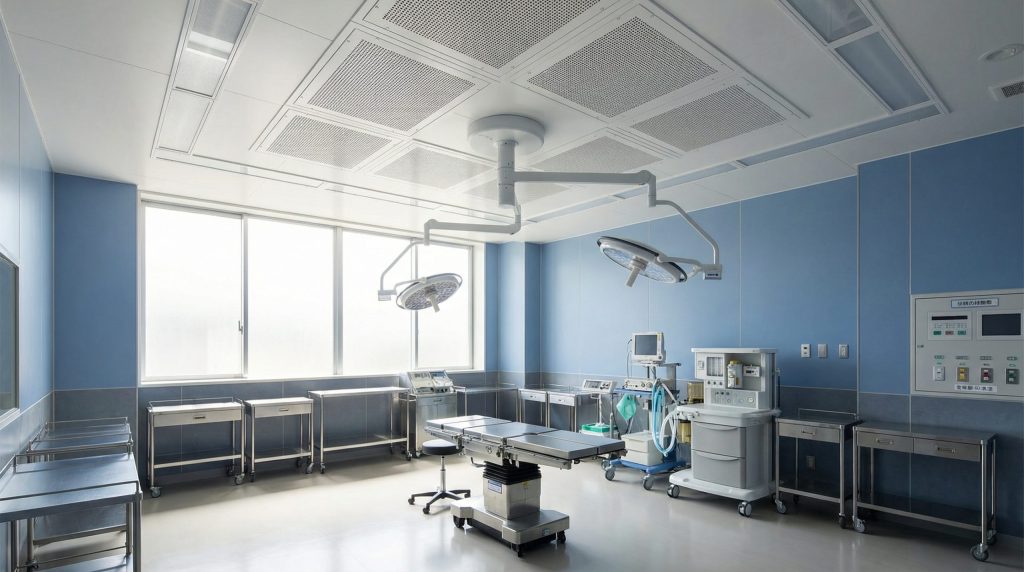
一口に「病院内のクリーンルーム」と言っても、その用途によって求められる清潔さ(清浄度)は大きく異なります。
手術室から調剤室まで、それぞれのエリアでどの程度のスペックが必要になるのか、具体的な設置場所ごとに見ていきましょう。適切なクラス設定は、コスト適正化の第一歩でもありますよ。
手術室(バイオクリーンルーム)
手術室は、病院内でも特に高度な清浄度が求められる場所の一つです。これを「バイオロジカルクリーンルーム(BCR)」と呼びます。
特に、人工関節置換術を行う整形外科や、心臓外科の手術室では、術後感染を防ぐために非常に高いレベルの清浄度(ISOクラス5~7程度)が必要です。
- 手術野(術部周辺): 最も清潔に保つべきエリア
- 周辺エリア: 手術野よりは緩和されるが、清潔区域として管理
天井から清浄な空気を吹き出し、一方向に流すことで、術部への菌の落下を防ぐ仕組みが一般的ですね。
無菌病室・ICU(集中治療室)
白血病の治療や造血幹細胞移植を行う場合など、患者さんの免疫力が極端に低下している際には、無菌室(バイオクリーンルーム病室)が利用されます。
ここでは、患者さん自身を空気中の細菌や真菌(カビ)から守ることが最優先です。個室全体をクリーンルーム化する場合もあれば、ベッド周囲だけを清浄化する装置を使うこともあります。
また、ICU(集中治療室)においても、重症患者さんの感染リスクを下げるために、エリア全体で清浄度を高めるケースが増えていますね。患者さんが安心して治療に専念できる環境づくりが大切です。
再生医療用施設(CPF)・細胞培養室
再生医療や細胞治療を行うための施設は、細胞培養加工施設(CPF:Cell Processing Facility)と呼ばれ、非常に厳格な管理が求められます。
ここでは、患者さんから採取した細胞を培養・加工するため、わずかな細菌や異物の混入も許されません。
- 無菌操作エリア: キャビネット内などは最高レベルの清浄度
- 培養室: 室圧や温度・湿度が厳密に管理された空間
細胞そのものを扱うため、一般的な手術室以上に、交差汚染(クロスコンタミネーション)の防止に細心の注意を払う必要があるでしょう。
院内製剤室・調剤室
院内製剤室や調剤室、特に抗がん剤などの無菌製剤を調製するエリアも、クリーンルーム化が必要です。
ここでは、「薬剤への異物混入防止」と同時に、「薬剤師の被曝防止(ハザード対策)」という2つの側面が重要になります。
- 無菌調剤室: 点滴や注射薬の無菌性を確保する
- 安全キャビネット: 抗がん剤などが外部に漏れないようにする
薬剤の品質を守るだけでなく、働くスタッフの安全を守るための設備としても、適切な空調管理が欠かせませんね。
病院用クリーンルームに求められる設備要件と基準

では、具体的にどのような設備があれば「病院用クリーンルーム」として機能するのでしょうか?
専門的な用語も出てきますが、計画を進める上で知っておきたい「規格」や「気圧のコントロール」などの重要ポイントを、わかりやすく噛み砕いて解説しますね。
清浄度クラスの規格(ISO規格・NASA規格)
クリーンルームの性能を表す指標として、「清浄度クラス」があります。これは空気中にどれくらいの微粒子が含まれているかを示すものです。
以前は「クラス100」などのNASA規格(米国連邦規格)が主流でしたが、現在はISO規格(ISO 14644-1)が世界的な標準となっています。
- ISOクラス5 (旧クラス100): 非常に清潔。手術野や無菌操作部など。
- ISOクラス7 (旧クラス10,000): 一般的な手術室や無菌病室など。
- ISOクラス8 (旧クラス100,000): 前室や一般清潔区域。
病院内では、エリアごとにこのクラスを使い分けることが一般的です。
室圧制御(陽圧と陰圧の使い分け)
病院内の空気管理でとても重要なのが、「室圧(部屋の気圧)」のコントロールです。これを使い分けることで、空気の流れを制御します。
- 陽圧(プラスの圧力):
- 部屋の室圧を高くする。
- 目的: 外から汚れた空気が入ってくるのを防ぐ。
- 場所: 手術室、無菌室、培養室など(患者や製品を守る)。
- 陰圧(マイナスの圧力):
- 部屋の室圧を低くする。
- 目的: 部屋の中の菌やウイルスが外に漏れるのを防ぐ。
- 場所: 感染症病室、結核病棟など(外部の人を守る)。
目的に応じて、この「陽圧」と「陰圧」を適切に設計することが重要なんですね。
換気回数と気流方式の選定
清浄度を維持するためには、空気を入れ替える「換気回数」と、空気の流し方である「気流方式」の選定がカギとなります。
高い清浄度が必要な場所(手術室の術野など)では、天井全面から床に向かって真っ直ぐ風を流す「層流(一方向流)方式」が採用されます。これにより、汚染物質を舞い上げずに速やかに排出できるからです。
一方、それ以外の場所では、コストを抑えられる「乱流(非一方向流)方式」が一般的です。高性能なHEPAフィルタを通して清浄な空気を供給し、部屋全体の空気を希釈してきれいに保ちます。
再生医療関連法規やガイドラインへの対応
特に再生医療を行うための施設(CPF)を設置する場合、法律やガイドラインへの適合が必須となります。
- 再生医療等安全性確保法
- GCTP省令(再生医療等製品の製造管理及び品質管理の基準)
これらの法規では、構造設備(ハードウェア)だけでなく、運用管理(ソフトウェア)についても厳しい要件が定められています。
単にきれいな部屋を作るだけでなく、「菌が混入しない手順で運用できる構造か」「記録が正しく残せるか」といった視点での設計が求められるので、専門知識を持った業者との連携が大切になってくるでしょう。
導入計画から施工・運用までの流れ

クリーンルームの導入は、作って終わりではありません。計画から実際に使い始めるまで、そしてその後の維持管理までを含めた長いスパンで考える必要があります。
失敗しないプロジェクトにするために、どのような流れで進めていけばよいのか、各フェーズでのポイントを確認しておきましょう。
要件定義と設計における注意点
最初の「要件定義」と「設計」が、プロジェクトの成功を左右すると言っても過言ではありません。
ここでは、医師や看護師、培養士といった現場スタッフの動線(人の動き)をしっかりとシミュレーションすることが大切です。「清潔なもの」と「汚染されたもの」が交差しないようなレイアウトにする必要があるからです。
また、将来的に新しい機器を導入したり、対応する症例が増えたりする可能性も考慮して、ある程度の拡張性や変更のしやすさを持たせた設計にしておくと安心ですね。
バリデーション(適格性評価)の実施
工事が終わったら、すぐに使えるわけではありません。「バリデーション」と呼ばれる適格性評価を行う必要があります。これは、「設計した通りの性能が発揮されているか」を科学的に検証し、文書化するプロセスです。
- IQ(据付時適格性評価): 設備が正しく設置されたか確認。
- OQ(運転時適格性評価): 設備が正常に運転するか確認。
- PQ(性能適格性評価): 実際に稼働した状態で性能が出るか確認。
特に再生医療施設や医薬品製造に関わるエリアでは、このバリデーションが必須となります。
運用後の維持管理とメンテナンス
クリーンルームは、運用を開始してからの維持管理が命です。高性能なフィルタも、目詰まりすれば性能が落ちてしまいます。
- 日常点検: 室圧計のチェック、清掃(専用の清掃用具を使用)。
- 定期メンテナンス: HEPAフィルタの交換、風量測定、清浄度測定。
また、年に1回程度は専門業者による定期点検(バリデーション)を行い、清浄度が維持されているかを確認することをおすすめします。日々の適切な管理が、クリーンルームの寿命を延ばし、安全な医療環境を維持することにつながりますよ。
まとめ

病院内におけるクリーンルームは、患者さんの安全を守り、高度な医療を提供するために欠かせない設備です。
感染リスクを低減する手術室や、再生医療のための細胞培養室など、用途に合わせた適切な清浄度クラスや室圧制御を選定することが成功のカギとなります。また、設置後のバリデーションや日々のメンテナンスも忘れてはいけません。
専門的な知識が必要な分野ですので、構想段階から信頼できる専門業者に相談し、二人三脚で安全・安心な医療環境を作り上げていってくださいね。
